Оперативное лечение хронического верхнечелюстного синусита, как обязательный этап к подготовке имплантации у стоматолога
Мужчина, 35 лет, ведущий активный образ жизни. Основные жалобы включали интенсивную боль в правом ухе и стойкое ощущение заложенности.

Жалобы и анамнез
На первичный прием к отоларингологу обратился мужчина, 35 лет, ведущий активный образ жизни. Основные жалобы, с которыми он пришел, включали интенсивную боль в правом ухе и стойкое ощущение заложенности. Симптомы беспокоили его на протяжении двух дней. Со слов пациента, аналогичный болезненный эпизод имел место около месяца назад; тогда врачом другой клиники было рекомендовано применение ушных капель, однако их использование сопровождалось резким усилением болевого синдрома, что заставило пациента отказаться от назначенного лечения.
Важным аспектом анамнеза стала подготовка мужчины к стоматологическому хирургическому вмешательству – установке дентальных имплантов. В рамках предоперационного обследования была проведена компьютерная томография, которая случайно выявила значительное затемнение в области левой верхнечелюстной пазухи. Это находка и послужила дополнительным стимулом для углубленной консультации у ЛОР-специалиста. Ранее операции на ЛОР-органах не проводились.
Осмотр
При визуальном осмотре и пальпации патологии со стороны ушных раковин и лимфатических узлов шеи не выявлено. Однако при проведении отоскопии была обнаружена яркая клиническая картина справа: наружный слуховой проход был гиперемирован, выраженно отечен и сужен, а также содержал скопления эпидермальных масс. Барабанная перепонка справа имела серый оттенок и, что наиболее важно, визуализировалась перфорация в передне-нижнем квадранте.
Риноскопия показала наличие искривления носовой перегородки в правую сторону. Слизистая оболочка носовой полости была синюшной и отечной, нижние носовые раковины – увеличены, что затрудняло носовое дыхание с обеих сторон. При фарингоскопии обнаружены признаки хронического тонзиллита. При ларингоскопии патологии не обнаружено.
Обследование
Для уточнения диагноза и планирования дальнейшей тактики ведения пациента было проведено комплексное обследование:
- Эндоскопическое исследование полости носа и глотки: Подтвердило данные риноскопии – искривление перегородки, отечность и синюшность слизистой носа.
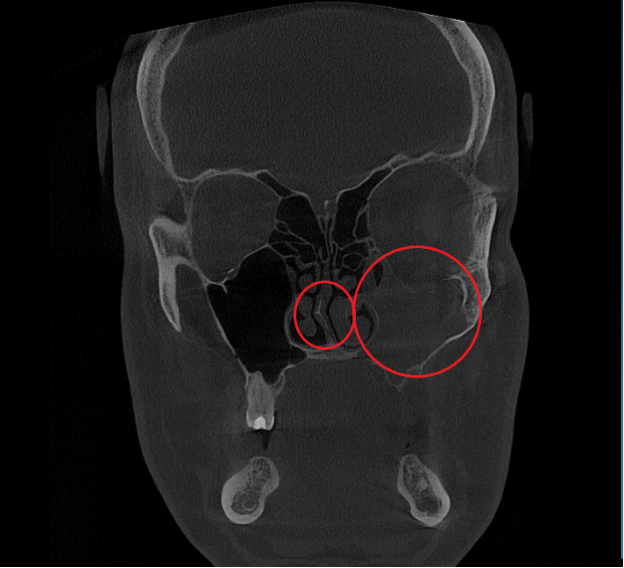
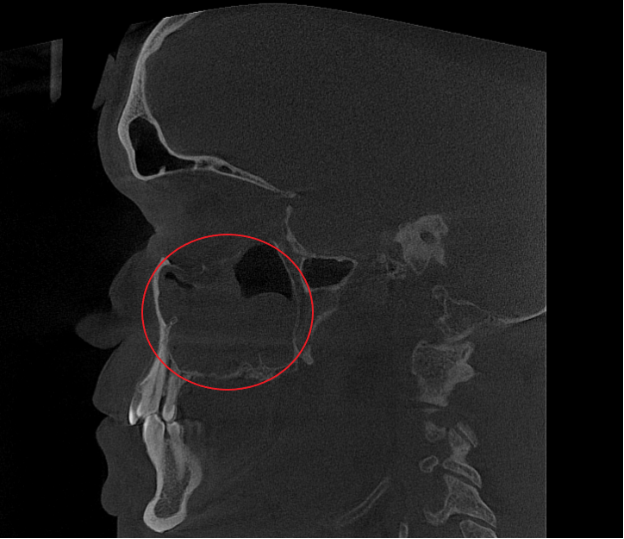
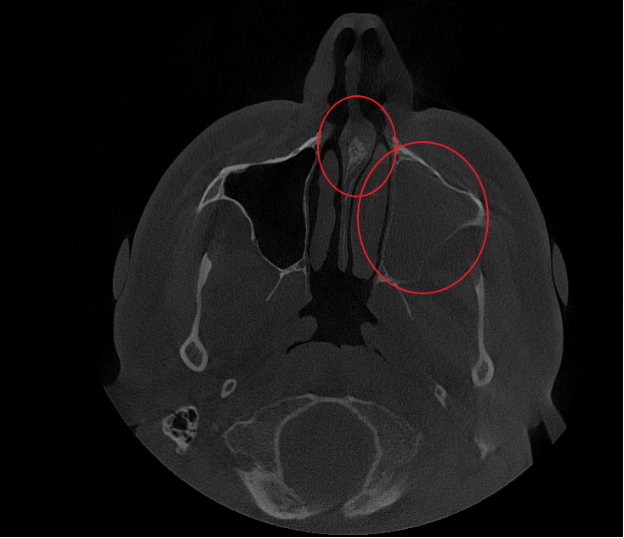
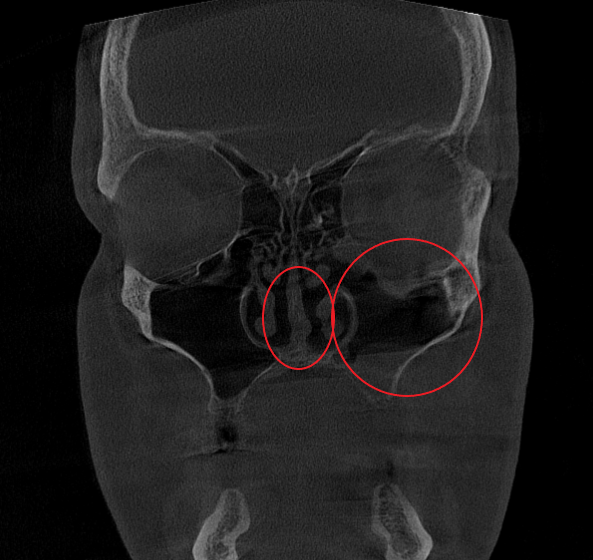
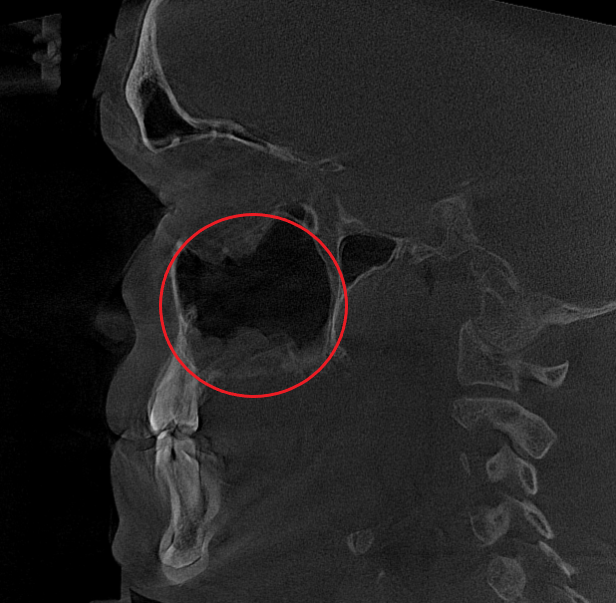
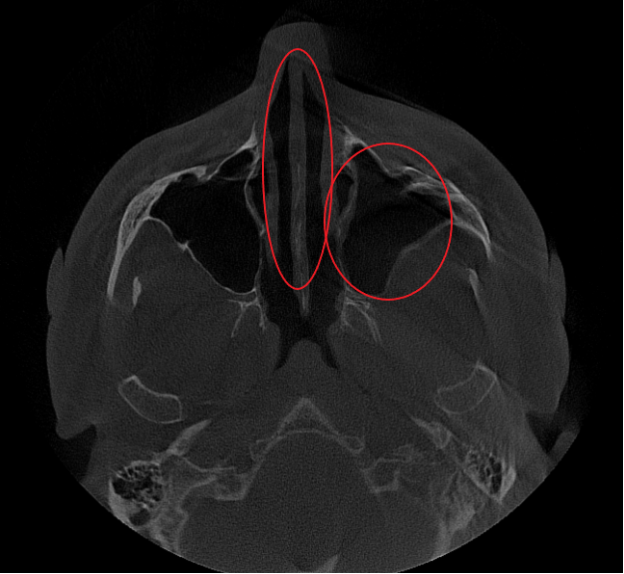
- Компьютерная томография (КЛКТ) околоносовых пазух и височных костей: Этот высокоинформативный метод диагностики объективно показал искривление носовой перегородки вправо, субтотальное снижение пневматизации (воздушности) левой верхнечелюстной пазухи, что свидетельствовало о хроническом воспалительном процессе. Костно-деструктивных изменений не выявлено.
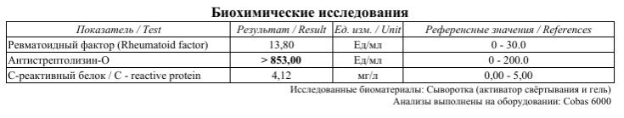
- Лабораторная диагностика: Был взят мазок из правого слухового прохода для бактериологического посева с целью идентификации возбудителя и определения его чувствительности к антибиотикам. Также пациенту были назначены анализы крови (ОАК, СОЭ, СРБ, АСЛ-О, IgE и др.) для оценки общего воспалительного и аллергического статуса.
В Общем анализе крови – лейкоцитоз, что свидетельствует о воспалительном процессе в организме.
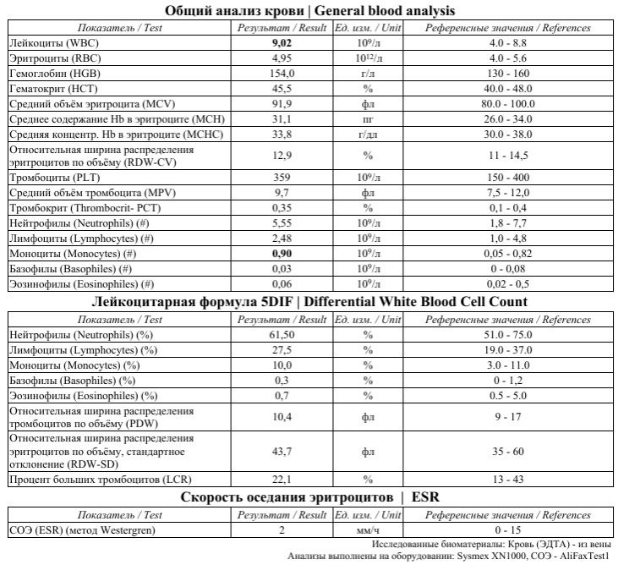
При рецидивирующем течении острого наружного отита важно обращать внимание на показатели глюкозы в Биохимическом анализе крови, так как рецидивирующие воспалительные процессы кожи часто протекают на фоне сахарного диабета.
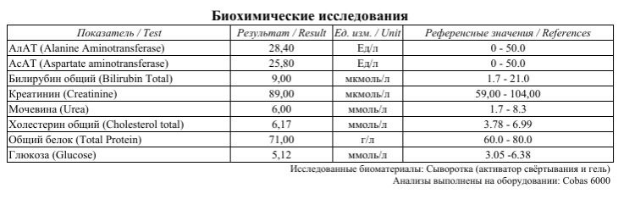
Увеличение в крови показателя АСЛ-О свидетельствует о субкомпенсированном течении хронического тонзиллита, что требует назначения лечения и контроля данного показателя в динамике.
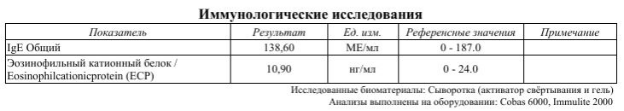
Показатели общей аллергизации организма – без отклонений.
Диагноз
На основании жалоб, анамнеза, данных осмотра и инструментальных исследований был установлен развернутый диагноз:
Основной диагноз по МКБ-10: Острый правосторонний наружный диффузный отит, рецидивирующее течение. (H60.3): Распространенное воспаление кожи наружного слухового прохода.
Сопутствующие диагнозы:
- Искривление носовой перегородки (J34.2). Анатомическая деформация, нарушающая нормальное носовое дыхание.
- Хронический левосторонний верхнечелюстной синусит (J32.0). Длительное воспаление слизистой оболочки левой гайморовой пазухи, подтвержденное КТ.
- Хронический гипертрофический ринит (J31.0). Хронический насморк, при котором слизистая оболочка носа сильно утолщается.
- Негнойный средний отит неуточненный (H65.9). Проще говоря, это воспалительное заболевание среднего уха, не сопровождающееся выделением гноя, но с наличием стойкой перфорации барабанной перепонки (хронический мезотимпанит).
- Хронический субкомпенсированный тонзиллит (J35.0). Хроническое воспаление небных миндалин.
Лечение
Лечебная тактика была разделена на два этапа: консервативный и хирургический.
Консервативная терапия на первом этапе включала:
- Местное лечение отита. Промывание слухового прохода антисептическими растворами и назначение ушных капель с противовоспалительным и антибактериальным компонентом.
- Противовоспалительная терапия. Однократная инъекция гормонального препарата пролонгированного действия для быстрого купирования отека и воспаления.
- Антибактериальная терапия. Назначен системный антибиотик из группы цефалоспоринов III поколения курсом на 7 дней.
- Топические интраназальные глюкокортикостероиды. Для уменьшения отека слизистой носа и восстановления носового дыхания.
Уже на контрольном осмотре через неделю была отмечена положительная динамика: боли в ухе купированы, заложенность уменьшилась. Однако сохранялись проблемы с носовым дыханием из-за структурных аномалий.
После купирования острого воспаления в ухе было принято решение о проведении хирургического вмешательства.
Пациенту была выполнена комбинированная операция:
- Септопластика – коррекция искривленной носовой перегородки.
- Эндоскопическая гайморотомия и этмоидотомия слева – вскрытие и санация пораженной пазухи, удаление патологического содержимого.
- Двусторонняя вазотомия – уменьшение объема нижних носовых раковин для улучшения дыхания.
Послеоперационный период протекал гладко. Проводились регулярные туалеты полости носа, промывание оперированной пазухи, назначались средства для увлажнения и регенерации слизистой оболочки, а также местная антибактериальная терапия. По результатам оперативного лечения носовое дыхание было полностью восстановлено, признаки активного воспаления купированы. Спустя 1.5 месяца после проведенного оперативного лечения проведено КТ околоносовых пазух в динамике, что отражает промежуточный результат оперативного лечения. На снимках: Перегородка носа располагается по центру, оперативно созданное соустье левой верхнечелюстной пазухи функционирует, пневматизация левой верхнечелюстной пазухи значительно улучшилась. Окончательный результат можно будет оценить через 3 месяца после проведенной операции, и при полной пневматизации левой верхнечелюстной пазухи пациент сможет приступить к установке зубных имплантов в верхнюю челюсть слева.
Пациент продолжает получать лечение в клинике. Назначено лечение хронического тонзиллита с целью санации очага хронической инфекции. Медикаментозная терапия включает антисептическое средство растительного происхождения в комбинации с пробиотическим препаратом местного действия на слизистой ротовой полости и глотки на курс 1 месяц. Проведено инструментальное промывание лакун небных миндалин в чередовании с промыванием небных миндалин на ппарате Тонзиллор - 10 процедур. В ходе проведенного лечения пациент отмечает значительное улучшение: исчез неприятный запах изо рта, першение в горле, частота ОРВИ значительно снизилась даже в самый пик заболеваемости. Также немаловажно, что на фоне лечения хронического тонзиллита пациентр отмечает улучшение слуха справа. Этот факт в очередной раз подтверждает необходимость санации очагов хронической инфекции при подготовке к оперативному вмешательству.
В плане дальнейшего лечения и обследования пациента входит:
- Контроль венозной крови через 1 месяц - с целью отслеживания в динамике показателей течения хронического тонзиллита.
- К установке имплантов пациент может приступить через 3 месяца после операции – при условии проведения контрольного КТ околоносовых пазух и полном восстановлении воздушности пазух.
- Через 6 месяцев плановое оперативное лечение по восстановлению целостности звукопроводящей системы уха и барабанной перепонки справа «Тимпанопластика».
Данный клинический случай наглядно демонстрирует важность комплексного подхода в диагностике и лечении сочетанной патологии ЛОР-органов, когда успешный результат достигается путем комбинации грамотной консервативной терапии и своевременного хирургического вмешательства.